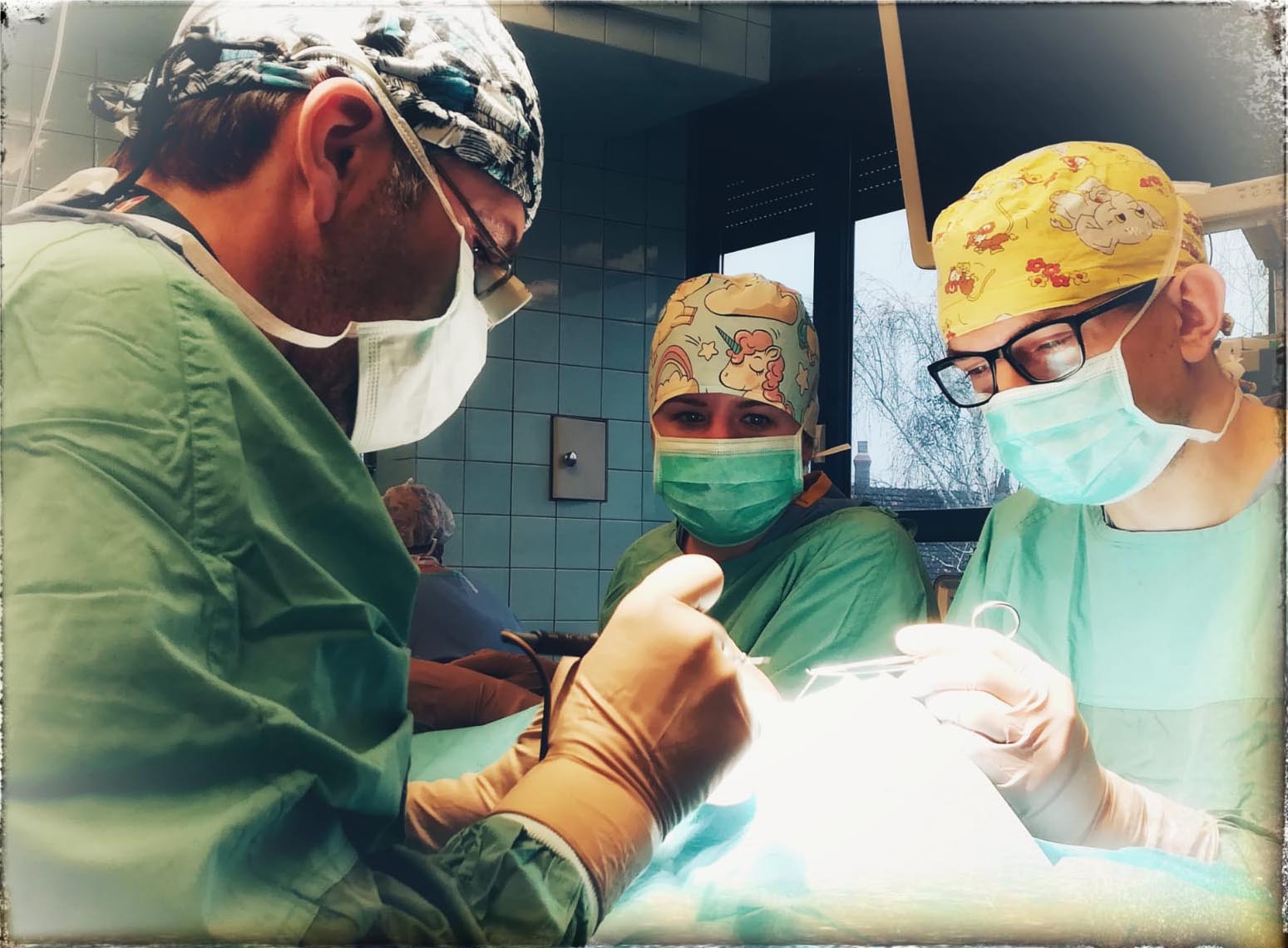
Robotic and Laser-Assisted Techniques in Urologic Surgery: Current Applications
Methods This narrative literature review was conducted by systematically searching online databases including PubMed, Scopus, and Cochrane Library for publications between January 2018 and May 2025. The primary focus was on clinical applications of robotic and laser-assisted surgical techniques in urology. The search strategy employed keywords and Boolean operators such as: “robotic surgery” AND “urology”, “laser enucleation” OR “HoLEP” OR “PVP”, “minimally invasive” AND “urologic cancer”, “robot-assisted prostatectomy” OR “robot-assisted nephrectomy”. Inclusion criteria were: • Peer-reviewed studies, clinical trials, meta-analyses, and systematic reviews. • Publications in English. • Studies involving adult patients undergoing urologic procedures. • Focus on either robotic-assisted or laser-assisted interventions. Exclusion criteria were: • Case reports, letters to the editor, or editorials without data. • Non-English publications. • Studies focused exclusively on veterinary or pediatric populations (except where relevant for robotic urology). A total of 137 articles were identified. After screening titles and abstracts, 68 full-text articles were reviewed, and 38 studies were included in this review based on relevance, methodological quality, and recency. The primary endpoints analyzed were operative time, estimated blood loss (EBL), length of hospital stay, complication rates, and functional outcomes. Secondary endpoints included cost analysis, training requirements, and ethical implications. Robotic-Assisted Urologic Procedures Robotic-assisted surgery has revolutionized the field of urology by enhancing precision, minimizing invasiveness, and improving postoperative outcomes. The da Vinci Surgical System, approved by the FDA in 2000, remains the most widely used platform. Robotic platforms enable three-dimensional magnified vision, greater instrument articulation, and improved ergonomics, all of which are critical for complex pelvic and retroperitoneal procedures. Robotic Radical Prostatectomy (RARP) Radical prostatectomy is one of the most established robotic procedures in urology. Robotic-assisted radical prostatectomy (RARP) has largely replaced open and laparoscopic techniques due to superior visualization of the neurovascular bundles and improved continence and erectile function recovery in some cohorts (1). Multiple studies demonstrate comparable oncologic control between RARP and open surgery, with significantly reduced blood loss, lower transfusion rates, and shorter hospitalization(2). Innovations like dual-console systems and nerve-sparing algorithms are further enhancing patient outcomes. Robotic Partial and Radical Nephrectomy Robotic partial nephrectomy (RPN) is considered the standard for small renal masses due to its nephron-sparing advantages. The robotic approach allows precise tumor excision with minimal warm ischemia time and improved suturing of the renal defect(3). Compared to laparoscopic partial nephrectomy, RPN demonstrates lower conversion rates and better postoperative renal function(4)Robotic radical nephrectomy, while less commonly used than partial nephrectomy, is advantageous in selected cases for complex tumor locations or large renal masses.