Publikacje
Recenzowane artykuły przypadków klinicznych
Techniki robotyczne i wspomagane laserowo w chirurgii urologicznej: aktualne zastosowania
Robotic and Laser-Assisted Techniques in Urologic Surgery: Current Applications
ChirurgiaMetody Ten narracyjny przegląd literatury został przeprowadzony przez systematyczne przeszukiwanie internetowych baz danych, w tym PubMed, Scopus i Cochrane Library pod kątem publikacji między styczniem 2018 r. a majem 2025 r. Główny nacisk skupiono się na klinicznych zastosowaniach robotycznych i laserowych technik chirurgicznych w urologii. technik chirurgicznych w urologii. Strategia wyszukiwania obejmowała słowa kluczowe i operatory logiczne, takie jak: "chirurgia zrobotyzowana" ORAZ "urologia", "enukleacja laserowa" LUB "HoLEP" LUB "PVP", "minimalnie inwazyjna" ORAZ "rak urologiczny", "prostatektomia wspomagana przez robota" LUB "prostatektomia wspomagana przez robota". prostatektomia" LUB "nefrektomia nefrektomia". Kryteria włączenia były następujące: - recenzowane badania, próby kliniczne, metaanalizy i przeglądy systematyczne. - Publikacje w języku angielskim. - Badania z udziałem dorosłych pacjentów poddawanych zabiegom urologicznym. - Nacisk na zabiegach z użyciem robota lub lasera. Kryteria wykluczenia były następujące: - opisy przypadków opisy przypadków, listy do redakcji lub artykuły redakcyjne bez danych. - Publikacje nieanglojęzyczne publikacje. - Badania skoncentrowane wyłącznie na populacjach weterynaryjnych lub pediatrycznych (z wyjątkiem przypadków istotne dla urologii robotycznej). Zidentyfikowano łącznie 137 artykułów. Po sprawdzeniu tytułów i streszczeń, przejrzano 68 artykułów pełnotekstowych, a 38 badań zostało w oparciu o istotność, jakość metodologiczną i aktualność. aktualności. Głównymi analizowanymi punktami końcowymi były czas operacji, szacowana utrata krwi (EBL), długość pobytu w szpitalu, wskaźniki powikłań i wyniki funkcjonalne. wyniki funkcjonalne. Drugorzędowe punkty końcowe obejmowały analizę kosztów i implikacje etyczne. Zabiegi urologiczne wspomagane robotem Chirurgia wspomagana robotem zrewolucjonizowała dziedzinę urologii, zwiększając precyzję, minimalizując inwazyjność i poprawiając wyniki pooperacyjne. wyniki pooperacyjne. System chirurgiczny da Vinci, zatwierdzony przez FDA w 2000 roku, pozostaje najczęściej stosowaną platformą. 2000 roku, pozostaje najczęściej stosowaną platformą. Platformy robotyczne umożliwiają trójwymiarowe widzenie w powiększeniu, większą artykulację instrumentów i lepszą ergonomię. ulepszoną ergonomię, z których wszystkie mają kluczowe znaczenie dla złożonych zabiegów miednicy i zaotrzewnowych. i zaotrzewnowych. Radykalna prostatektomia zrobotyzowana (RARP) Radykalna prostatektomia jest jednym z najbardziej uznanych zabiegów zrobotyzowanych w urologii. zabiegów zrobotyzowanych w urologii. Radykalna prostatektomia wspomagana robotem (RARP) w dużej mierze zastąpiła techniki otwarte i laparoskopowe ze względu na doskonałą wizualizację wiązek nerwowo-naczyniowych oraz poprawę trzymania moczu i erekcji w niektórych kohortach (1). Liczne badania wykazują porównywalną kontrolę onkologiczną między RARP a operacją otwartą, ze znacznie zmniejszoną utratą krwi, niższymi wskaźnikami transfuzji i krótszą hospitalizacją(2) . i krótszą hospitalizacją(2). Innowacje, takie jak systemy z podwójną konsolą i algorytmy oszczędzające nerwy jeszcze bardziej poprawiają wyniki pacjentów. Zrobotyzowana nefrektomia częściowa i radykalna Zrobotyzowana nefrektomia częściowa (RPN) jest uważana za standard w przypadku małych guzów nerek. w przypadku małych guzów nerek ze względu na zalety oszczędzania nefronów. Podejście robotyczne umożliwia precyzyjne wycięcie guza przy minimalnym czasie ciepłego niedokrwienia i lepsze zszycie ubytku nerki(3). W porównaniu do laparoskopowej częściowej nefrektomii nefrektomii, RPN wykazuje niższe wskaźniki konwersji i lepszą pooperacyjną funkcję nerek(4). nefrektomia radykalna, choć rzadziej stosowana niż nefrektomia częściowa, jest korzystniejsza niż nefrektomia laparoskopowa. częściowa nefrektomia, jest korzystna w wybranych przypadkach złożonych lokalizacji guza lub dużych mas nerkowych. lub dużych mas nerkowych.
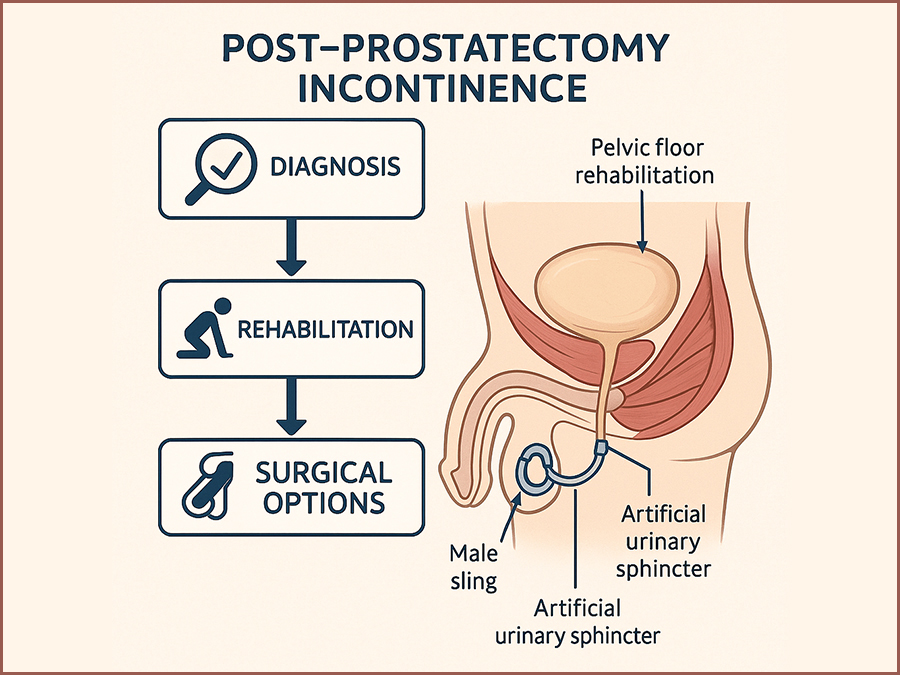
Nietrzymanie moczu po prostatektomii: czynniki ryzyka, rehabilitacja i opcje chirurgiczne
Post-Prostatectomy Incontinence: Risk Factors, Rehabilitation, and Surgical Options
ChirurgiaRadykalna prostatektomia jest Kamień węgielny terapii leczniczej zlokalizowanego raka prostaty, oferujący korzystne wyniki onkologiczne u odpowiednio dobranych pacjentów. Jednakże, jednym z najczęstszych i najbardziej niepokojących powikłań jest nietrzymanie moczu po prostatektomii (PPI). nietrzymanie moczu po prostatektomii (PPI), przy czym zgłaszane wskaźniki wahają się od 4% do 40% w zależności od w zależności od zastosowanej definicji, techniki chirurgicznej i czasu oceny. (1,2) Powikłanie to znacząco wpływa na jakość życia związaną ze zdrowiem, powodując dyskomfort fizyczny, emocjonalny i wycofanie społeczne. emocjonalny i wycofanie społeczne.(3) PPI różni się od innych rodzajów nietrzymania moczu u mężczyzn nietrzymania moczu u mężczyzn zarówno pod względem etiologii, jak i postępowania. Wynika to przede wszystkim z jatrogennego uszkodzenia mechanizmu zwieraczowego podczas usuwania prostaty, chociaż dodatkowe czynniki przyczyniające się obejmują nadaktywność wypieracza, i zmiany w dynamice szyi pęcherza moczowego.(4,5) Pomimo postępów w minimalnie inwazyjnych i robotycznych metodach chirurgicznych i zrobotyzowanych podejść chirurgicznych, PPI pozostaje wyzwaniem zarówno dla pacjentów, jak i klinicystów. i klinicystów. Kompleksowe zrozumienie patofizjologii i czynników ryzyka PPI jest niezbędne do opracowania optymalnych strategii zapobiegania i leczenia. strategii zapobiegania i zarządzania. Ponadto, klinicyści muszą być dobrze zorientowani zarówno w niechirurgicznych, jak i chirurgicznych metodach leczenia, aby dostosować terapię do indywidualnych potrzeb i oczekiwań pacjenta. terapię do indywidualnych potrzeb i oczekiwań pacjenta.(6,7) Niniejszy przegląd ma na celu syntezę aktualnych dowodów na temat PPI, koncentrując się na możliwych do zidentyfikowania czynnikach ryzyka, skutecznych strategiach rehabilitacyjnych skutecznych strategiach rehabilitacyjnych i dostępnych metodach leczenia chirurgicznego. Poprzez konsolidację współczesnych badań i wytycznych klinicznych, niniejszy artykuł ma na celu zapewnienie jasnych ram postępowania z PPI w praktyce urologicznej.
Infekcja COVID-19 imitująca ostrą białaczkę promielocytową
COVID-19 infection mimicking acute promyelocytic leukemia
ChirurgiaOstra białaczka promielocytowa (ang. acute promyelocytic leukemia, APL) jest podtypem ostrej białaczki szpikowej (ang. acute myeloid leukemia, AML), u której podłoża leży blok różnicowania na szczeblu promielocyta, za co w 95% przypadków odpowiedzialna jest translokacja między chromosomem 15 a 17, t(15;17)(q22,q21), w wyniku której dochodzi do fuzji genów PML i RARA. W rezultacie produkowane jest białko fuzyjne PML-RARα, którego obecność prowadzi do samoodnowy i zahamowania różnicowania komórek z linii mieloidalnej na etapie promielocyta [1, 2]. Rozpadające się promielocyty uwalniają ziarnistości o właściwościach tromboplastycznych, co skutkuje indukcją zespołu wykrzepiania wewnątrznaczyniowego (ang. disseminated intravascular coagulation, DIC), z wtórną fibrynolizą i wysokim ryzykiem śmiertelnych powikłań krwotocznych [3]. Rozpoznanie APL stawiane jest na podstawie objawów klinicznych, wyników morfologii krwi obwodowej, cytometrii przepływowej i badań szpiku obejmujących badania cytogenetyczne i molekularne. W mielogramie stwierdza się obecność nieprawidłowych morfologiczne promielocytów zawierających w cytoplazmie charakterystyczne ziarnistości, tzw. pałki Aurea. W badaniu cytometrycznym analizowane komórki szpiku cechują się wysoką ekspresją antygenów CD13, CD33 oraz niską lub brakiem ekspresji antygenów CD11b, CD34, CD117, HLA-DR. W celu rozpoznania APL niezbędne jest jednak wykazanie obecności translokacji t(15;17) metodą FISH lub białka PML-RARα metodą RT-PCR lub innych typowych, rzadziej występujących rearanżacji genu RARα [1, 4]. Ze względu na duże ryzyko rozwoju zespołu DIC oraz związane z tym wysokie ryzyko zgonu pacjenta leczenie przeciwnowotworowe włącza się już w przypadku podejrzenia APL, czyli przed otrzymaniem wyników potwierdzających translokację t(15;17) i/lub rearanżację genu PML-RARα. Leczenie opiera się na zastosowaniu kwasu all-trans retinowego (ang. all-trans retinoic acid, ATRA), który wpływa na konformację nieprawidłowego białka fuzyjnego PML-RARα, co w rezultacie prowadzi do indukcji różnicowania i dojrzewania promielocytów [1, 5]. Infekcja COVID-19 jest wciąż słabo poznaną jednostką chorobową. Przebieg infekcji, jej powikłania oraz skutki odległe nie są w pełni znane. W pewnych przypadkach można podejrzewać, iż przyczynia się ona do zaburzeń procesu hematopoezy, skutkując zaburzeniem dojrzewania różnych linii komórkowych. Infekcja Covid-19 może między innymi doprowadzić do namnożenia komórek blastycznych we krwi lub szpiku, sugerując nawet rozpoznanie ostrej choroby rozrostowej [6]. Przedstawiamy przypadek pacjentki, u której w trakcie infekcji COVID-19 wystąpiły zaburzenia hematologiczne imitujące ostrą białaczkę promielocytową.
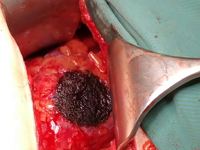
Zastosowanie technologii water i koagulacji plazmą argonową w chirurgii organooszczędzającej guza nerki – opis przypadku
Application of water jet technology and argon plasma coagulation in nephron-sparing surgery for a kidney tumour – a case report.
ChirurgiaDzięki Ze względu na coraz większą rolę obrazowania medycznego (np. ultrasonografii, tomografii komputerowej lub rezonansu magnetycznego), liczba przypadkowo wykrytych tomografia komputerowa lub rezonans magnetyczny), rośnie również liczba przypadkowo wykrytych guzów nerek. guzów nerek również rośnie. Guzy te są zwykle małymi guzami nerek (SRM) we wczesnych stadiach zaawansowania (1). Zgodnie z wytycznymi Europejskiego Towarzystwa Urologicznego, guzy nerek we wczesnych stadiach zaawansowania (T1) powinny być leczone z oszczędzeniem nefronów (NSS). W dłuższej perspektywie ten rodzaj pozwala na zachowanie funkcji nerek, zmniejsza ogólną śmiertelność i zmniejsza częstość występowania zdarzeń sercowo-naczyniowych (2). Głównymi celami NSS są usunięcie guza z ujemnymi marginesami chirurgicznymi i zachowanie jak najlepszej funkcji pozostałego miąższu nerki przy zminimalizowanym ryzyku zdarzeń niepożądanych. zdarzeń niepożądanych. Postęp technologii medycznych sprawia, że chirurgiczne są coraz bardziej skuteczne.
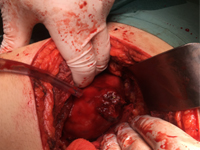
Zespół Wunderlicha objawiający się samoistnym krwotokiem nerkowym w jamie zaotrzewnowej jako pierwsza manifestacja raka nerkowokomórkowego
Wunderlich Syndrome presenting as Spontaneous renal haemorrhage in the retroperitoneal cavity as the first manifestation of renal cell carcinoma.
ChirurgiaSpontaniczny, nieurazowy krwotok zaotrzewnowy lub zespół Wunderlicha (WS) jest rzadkim, ale potencjalnie zagrażającym życiu stanem. Może okazać się śmiertelny, jeśli nie zostanie rozpoznany i leczony agresywnie w odpowiednim czasie. Wstrząs spowodowany masywnym krwotokiem zaotrzewnowym lub śródotrzewnowym może wystąpić w pojedynczych przypadkach [1]. Wyniki kliniczne nie są specyficzne, dlatego w diagnostyce różnicowej należy uwzględnić wiele łagodnych i złośliwych guzów nerek do czasu postawienia prawidłowej diagnozy przez patologa. Obrazy TK i USG nie są charakterystyczne. Najczęstszą przyczyną krwawienia jest angiomiolipoma. Rzadziej jest to polekowe zapalenie naczyń, rak nerki, guz chromochłonny lub torbiel nerki. Przedstawiamy przypadek 53-letniego mężczyzny z objawami krwotoku nerkowego w jamie zaotrzewnowej jako pierwszej manifestacji raka nerkowokomórkowego.
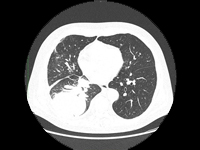
Możliwości leczenia systemowego u chorych na NDRP po przeszczepie narządów - opis przypadku i przegląd literatury
Possibilities of systemic treatment in patients with NSCLC after organ transplantation - case report and literature review
ChirurgiaWprowadzenie antybiotyków, masowe szczepienia mające na celu zapobieganie chorobom zakaźnym oraztransplantacje narządów można uznać za największe osiągnięciamedycyny XX wieku. Przeszczepy narządów litych ratują życie pacjentom dotkniętym niewydolnością narządową oraz poprawiają jakość ich życia. Długośćżycia pacjentów po przeszczepach uległa znacznej poprawie w ciągu dwóch ostatnich dekad. Skuteczne przeszczepienie zwiększa przeżywalność u chorych przewlekle dializowanych oraz u pacjentów z nieodwracalnymi chorobami wątroby, serca i płuc i schyłkową niewydolnością tych narządów. Odsetek wykonywanych transplantacji stale rośnie, ale wciąż jest niewystarczający [1]. Zgodnie z danymi zgłoszonymi do Global Observatory on Donation and Transplantation (GODT), w 2010 roku w 95 krajach świata wykonano 106 879 przeszczepień organów w tym:73 179 przeszczepów nerek (46% od żywych dawców), 21 602 przeszczepów wątroby (15% od żywych dawców), 5582 przeszczepów serca, 3927 przeszczepów płuc, 2362 przeszczepów trzustki i 227 przeszczepów jelita cienkiego. Aktywność ta wzrosła o 2,12% w stosunku do 2009 roku [2].Niestety szacuje się, że liczba wykonywanych przeszczepów jest niewystarczająca. Jednocześnie istnieją ogromne różnice geograficzne w zakresie liczby przeszczepieńprzypadających na milion mieszkańców: od 70 na milion mieszkańców w krajach rozwiniętych do 0-2,4 w krajach rozwijających się [3]. W związku z tym, że transplantacja przedłuża życie pacjentów, nowotwory stają się coraz większym zagrożeniem dla długotrwałego przeżycia, zwłaszcza u pacjentów po przeszczepieniu wątroby z powodu raka wątrobowokomórkowego (ang. hepatocellular carcinoma, HCC)[4].Ryzyko wystąpienia nowotworów u osób poddanych transplantacji jest wyższe niż w ogólnej populacji. Wynika to z trzech przyczyn. Leczenie immunosupresyjne towarzyszące przeszczepianiu narządów powoduje spadek odporności, który może sprzyjać zakażeniu wirusami onkogennymi jak np. HPV (ang. humanpapillomavirus) czy HHV-8 (ang. humanherpesvirustype 8) oraz może umożliwić ucieczkę powstających komórek nowotworowych spod osłabionego nadzoru immunologicznego. Ponadto leki immunosupresyjne działają cytotoksycznie, co może indukować powstanie mutacji i przekształcanie prawidłowych komórek w komórki nowotworowe. Dlatego też u chorych poddanych przeszczepianiu narządów najczęściej rozwijają się nowotwory hematoonkologiczne, nowotwory związane z infekcją potencjalnie onkogennymi wirusami: mięsak Kaposiego (infekcja ludzkimi wirusami herpes), rak szyjki macicy i płaskonabłonkowe raki regionu głowy i szyi (infekcja wirusem brodawczaka ludzkiego), rak wątroby (infekcja wirusami zapalenia wątroby typu B i C) oraz nowotwory skóry. Rak płuca, nowotwory przewodu pokarmowego lub układu moczowego występują nie częściej niż u 1% osób poddawanych transplantacji. Możliwość zastosowania leczenia systemowego nowotworów u chorych po przeszczepie narządów musi zostać jeszcze zbadana. Największe kontrowersje budzi stosowanie immunoterapii u chorych na nowotwory poddanych wcześniej przeszczepom narządów i leczeniu immunosupresyjnemu. Współczesne metody immunoterapii chorób nowotworowych ukierunkowane na immunologiczne punkty kontroli mają za zadanie wzmocnić odpowiedź immunologiczną, a tym samym mogą zwiększyć ryzyko odrzucenia przeszczepu. Rak płuca jest jedną z głównych przyczyn zgonów z powodu nowotworów złośliwych na całym świecie. Istnieją dwa główne typy raka płuca: niedrobnokomórkowy rak płuca (NDRP) i drobnokomórkowy rak płuca (DRP). NDRP występuje znacznie częściej, stanowiąc 80-85% przypadków raka płuca. W leczeniu raka płuca zastosowanie znalazły zabiegi torakochirurgiczne, chemioterapia oraz radioterapia [5]. W związku z niezadawalającymi wynikami leczenia zaczęto poszukiwać nowych sposobów terapii. Przełomem okazało się zastosowanie immunoterapii oraz terapii ukierunkowanych molekularnie. Metody te z powodzeniem są stosowane u wybranych chorych na miejscowo zaawansowanego i przerzutowego NDRP. Terapie te doprowadziły do wydłużenia czasu wolnego od progresji choroby oraz całkowitego czasu przeżycia pacjentów, co pozwoliło zakwalifikować raka płuca do choróbprzewlekłych [6].
Czy zawsze udaje się ustalić etiologię ostrego zapalenia trzustki? Rzadki przypadek kliniczny OZT u chorej z erytromelalgią pierwotną
Can the etiology of acute pancreatitis always be identified? A rare case of acute pancreatitis in a patient with primary erythromelalgia
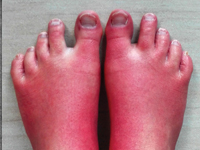
ChirurgiaOZT jest najczęstszą chorobą trzustki i jednocześnie dość częstą przyczyną hospitalizacji chorych zgłaszających się do szpitala z powodu bólów brzucha. Obserwuje się rosnącą w ostatnich latach zachorowalność w krajach wysoko rozwiniętych i śmiertelność w tej chorobie sięgającą 5%. [1, 2]. Dokładna diagnostyka powinny umożliwić określenie etiologii OZT w ponad 96% przypadków [3] to jednak nadal u wielu chorych nie jest to osiągane. Może zatem dojść do nawrotu choroby przy ponownym zadziałaniu nierozpoznanego wcześniej czynnika etiologicznego. Wielu autorów podnosi rolę leków, jako potencjalnego czynnika sprawczego OZT o niejasnej etiologii[4]. Nie ma ściśle określonego schematu skutecznego i jednocześnie bezpiecznego leczenia bólu w OZT. Dotychczas nie ustalono, w jakim stopniu leki stosowane dla uśmierzania bólu w tej chorobie mogą być jednocześnie czynnikiem sprawczym zapalenia trzustki[5, 6]. Erytromelalgia pierwotna (EM), jest rzadką, uwarunkowaną genetycznie chorobą objawiającą się bólem kończyn, ich wzmożonym uciepleniem i zaczerwieniem [7] [Zdjęcie 1 - Bolesny rumień kończyn dolnych jest najczęstszym objawem u chorych z Erytromelalgią Pierwotną]. Leczenie farmakologiczne tej choroby nie zawsze jest skuteczne. Zawodzą również różne metody fizykalne i inwazyjne, w tym neuroliza odcinka lędźwiowego pnia współczulnego [8]. Powoduje to, iż chorzy na EM często nadużywają leków przeciwbólowych, z których część jest również stosowana w objawowym leczeniu bólu w OZT. Przedstawiamy przypadek 25- letniej chorej z EM, u której objawy OZT wystąpiły 10 dni po nieskutecznej, farmakologicznej neurolizie odcinka lędźwiowego pnia współczulnego i poprzedzone były stosowaniem kilku leków przeciwbólowych, później również wykorzystywanych w trakcie leczenia zapalenia trzustki. Pomimo dokładnej diagnostyki nie udało się ustalić przyczyny OZT
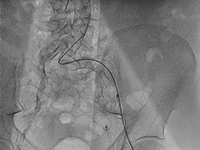
Pacjent z wielonaczyniową chorobą wieńcową i schyłkową niewydolnością nerek leczony wielokrotnymi przezskórnymi interwencjami wieńcowymi.
Patient with multivessel coronary artery disease and end-stage renal disease treated with multiple percutaneous coronary interventions.
ChirurgiaSchyłkowa niewydolność nerek (SNN) jest narastającym problemem w krajach rozwiniętych [1]. Chociaż cukrzyca pozostaje najczęstszą przyczyną dysfunkcji tych narządów [2], przewlekła nefropatia może być spowodowana także chorobami autoimmunologicznymi, szczególnie z grupy zapaleń naczyń. W Stanach Zjednoczonych liczba pacjentów ze SNN wymagająca dializoterapii sięga już blisko 500 000, a ponad 200 000 żyje z czynnym przeszczepem nerki [3]. Przewlekła choroba nerek (PChN) stanowi znaczący problem kardiologiczny, przyczyniając się do szybkiego rozwoju choroby wieńcowej, a zwłaszcza postaci wielonaczyniowej. Na cięższy przebieg choroby wieńcowej u pacjentów z PChN wpływ mają zaburzony metabolizm wapnia i tendencja do rozsianego wapnienia tętnic [4]. Pacjenci z PChN i wysokim stężeniem CRP są obciążeni szczególnie dużym ryzykiem incydentów sercowo-naczyniowych [5,6]. Obecnie nie istnieją wytyczne dotyczące leczenia zabiegowego choroby wieńcowej u pacjentów z PChN. Występuje u nich jednak większe ryzyko zgonu po rewaskularyzacji niż w populacji bez PChN [7]. Zdania na temat skuteczności zastosowania u tych pacjentów przezskórnej interwencji wieńcowej (PCI) i pomostowania aortalno-wieńcowego (CABG) są podzielone i brak jednoznacznych danych w tym zakresie. Nie ma też zaleceń sugerujących opracowanie długoterminowej strategii leczenia choroby wieńcowej u pacjentów ze SNN, choć opisano, że wymagają oni wielokrotnych powtórzeń PCI (w przypadku wyboru tej metody) [8].
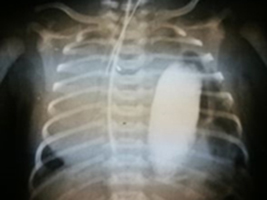
Nawrót przepukliny przeponowej u 21 letniego mężczyzny – opis przypadku.
Recurrence of diaphragmatic hernia in a 21-year-old man - case report.
ChirurgiaWrodzona przepuklina przeponowa (WPP) to rzadka wada, w której występuje patologiczny ubytek w przeponie. Skutkiem tego jest przemieszczenie narządów jamy brzusznej do klatki piersiowej przez otwór w przeponie powstały między 3 a 8 tygodniem embriogenezy, co może prowadzić do jedno- lub obustronnej hipoplazji płuc, nadciśnienia płucnego i niewydolności oddechowej, która bezpośrednio zagraża życiu noworodka [1,2]. Wada występuje z częstością 2,4-4,9 na 10 000 urodzeń [3]. Najczęściej występuje przepuklina tylno-boczna (Bochdaleka), głównie lewostronna – 84% przypadków, rzadziej przepuklina przymostkowa (Morgagniego) zwykle prawostronna – 14% przypadków, jeszcze rzadziej obustronna – ok 2% przypadków [4]. Zastosowanie prenatalnego badania USG pozwala obecnie na wczesne wykrycie opisywanej wady, dając możliwość szybkiego zastosowania odpowiedniego leczenia noworodka co znacząco pozwala ograniczyć śmiertelność do 40% przypadków [5]. <br /><br />Przedstawiamy przypadek pacjenta, operowanego w 4 dobie życia z powodu wrodzonej przepukliny przeponowej wykrytej tuż po urodzeniu. U pacjenta zdiagnozowano nawrót przepukliny w wieku 21 lat, mimo wcześniejszego odpowiedniego leczenia w okresie noworodkowym. Z powodu wieku chorego i nieswoistych objawów, prezentowany przypadek nawrotu przepukliny przeponowej stanowił trudność diagnostyczną.<br />
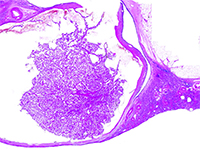
Rak nerki związany z nabytą torbielowatością nerek - nowa jednostka w klasyfikacji WHO 2016. Opis dwóch przypadków wykrytych na wczesnym etapie rozwoju.
Acquired cystic disease associated renal cell carcinoma - new entity in classification WHO 2016. Report of two cases detected at an early stage of development.
ChirurgiaW 2012 roku The International Society of Urological Pathology (ISUP) zaproponowało wdrożenie do klasyfikacji 5 nowych podtypów raka nerki, w tym raka nerki związanego z nabytą torbielowatością nerek (ang. acquired cystic disease - associated renal cell carcinoma - ACD-RCC). W 2016 roku ACD-RCC został uznany za niezależną jednostkę w Klasyfikacji Nowotworów Układu Moczowego WHO 2016. [1]. Poniższa praca prezentuje typowe cechy ACD-RCC w oparciu o dwa przypadki.
Nawrót pierwotnie niezdiagnozowanej polimialgii reumatycznej (PMR) po 6 latach od wystąpienia pierwszych objawów
The recurrence of an originally undiagnosed polymyalgia rheumatica (PMR) 6 years after its first symptoms occurrence
ChirurgiaPolimialgia reumatyczna (PMR) to jedna z najczęstszych chorób reumatycznych rozpoznawanych u osób powyżej 50 roku życia. Zachorowalność na nią wzrasta wraz z wiekiem, osiągając szczyt w 72- 73 r.ż. (diagnoza PMR rzadko jest stawiana w populacji 50 r.ż.) [1]. Statystycznie dwukrotnie częściej dotyka ona kobiet. Obserwowana jest również większa predyspozycja rasy białej [2]. W Europie częstość występowania wynosi średnio 1 na 133 osoby po 50 r.ż. [3]. Charakterystyczne jest także wyraźne zróżnicowanie geograficzne – zdecydowana większość rozpoznań przypada na kraje Europy Północnej - szczególnie Szwecję, podczas gdy na południu Europy np. we Włoszech jest znacznie rzadziej rozpoznawana. Etiologia choroby nie została w pełni wyjaśniona. Zakłada się, że u jej podłoża leżą procesy autoimmunologiczne. Sugeruje się ponadto rolę promieniowania słonecznego i infekcji wirusowych [2]. Typowymi objawami dla polimialgii są ból oraz sztywność mięśni karku, obręczy barkowej i biodrowej [1,2]. PMR należy do grupy chorób zapalnych o podłożu immunologicznym. W jej etiologii nie wyklucza się także predyspozycji genetycznej- udziału antygenów: HLA-DR4, HLADRB1*04 oraz cytokin prozapalnych: TNFα i IL6. W niektórych badaniach wykazano również zmniejszenie wydzielania hormonów kory nadnerczy (kortyzolu, dehydroepiandrosteronu) u osób dotkniętych tą chorobą[4]. Różnorodność postulowanych czynników mogących odgrywać istotna rolę w rozwoju PMR wskazuje na potrzebę dalszych badań nad etiologią tej choroby.

Przypadkowo wykryty rak języka u pacjenta z niedokrwistością i bólami stawów.
Tongue cancer diagnosed incidentally in a patient with anaemia and joint pain.
ChirurgiaRak języka jest najczęstszym nowotworem jamy ustnej [1]. Większość chorych podaje w wywiadzie narażenie na znane czynniki ryzyka rozwoju nowotworu, takie jak częste spożywanie alkoholu, palenie tytoniu oraz złą higienę jamy ustnej [1, 2]. Niestety ze względu na lokalizację guza oraz bagatelizowanie wczesnych objawów przez pacjentów większość rozpoznań jest stawianych w bardzo zaawansowanych stadiach choroby [2]. Przedstawiamy opis pacjenta z przypadkowo rozpoznanym rakiem języka.