Publikacje
Recenzowane artykuły przypadków klinicznych
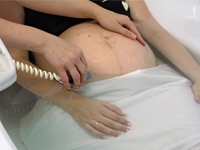
Postępowanie w dystocji barkowej u pacjentki rodzącej do wody - studium przypadku
The management in shoulder dystocia during water birth- case study.
GinekologiaPraca dotyczy postępowania w dystocji barkowej u kobiety rodzącej do wody. Zawiera wytyczne postępowania podczas dystocji barkowej opracowane w Katedrze i Oddziale Klinicznym Ginekologii i Położnictwa w Tychach.
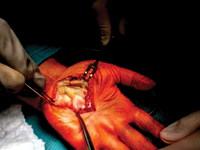
Izolowany nerwiakowłókniak splotowy ręki: opis dwóch przypadków. Propozycje diagnostyki i leczenia.
Isolated hand plexus neurofibroma: two case reports. Diagnostics and treatment proposals.
GinekologiaNerwiakowłókniaki splotowe są łagodnymi nowotworami osłonki nerwów obwodowych. Można je spotkać jako guzki pojedyncze lub mnogie, będące częścią obrazu klinicznego w dowolnym typie neurofibromatozy, mogące ulec zezłośliwieniu. Nerwiakowłókniaki powstają z komórek Schwanna wchodzących w skład nerwów skóry całego ciała, nerwów unerwiających narządy wewnętrzne i nerwów czaszkowych. Do najbardziej charakterystycznych objawów należy obecność rozproszonych, wydłużonych, sprężystych guzków podskórnych. Są to włókniaki, histologicznie przypominające pojedyncze nerwiaki, pojawiające się wzdłuż przebiegu nerwów obwodowych lub nerwów czaszkowych. Najczęściej występują na twarzy i szyi. Czasami prowadzą do masywnego powiększenia kończyny lub innej części ciała (słoniowacizna neurofibromatyczna) [1,2]. Innym, równie często spotykanym objawem są przebarwienia skórne, wyglądem przypominające plamy kawowe ("giant café-au-lait spot"), a także zmiany o charakterze piegów lokalizujące się w okolicach pachwin oraz dołów pachowych [3]. Objawy neurologiczne związane są z uciskiem nerwiakowłókniaków na struktury sąsiadujące. Chory uskarża się wtedy na nerwobóle nerwów obwodowych. W literaturze możemy spotkać pojedyncze przypadki neurofibroma plexiform bez jakiegokolwiek związku z neurofibromatozą typu 1 [4-6]. Leczenie pacjentów z nerwiakowłókniakami splotowymi nie jest dobrze zdefiniowane i ma na celu głównie kontrolowanie objawów. Chirurgiczne wycięcie jest jedyną dostępną terapią, gdyż nie ma leków, które mogłyby zapobiegać ich powstawaniu lub leczyć je zachowawczo. W chwili obecnej wyniki chirurgicznego wycięcia nie są w pełni zadowalające, a procedury te mogą być skomplikowane ze względu na rozmiar, lokalizację, stan naczyń, zaangażowanie nerwowe, mikroskopowe utkanie i wysokie tempo ponownego wzrostu guza [7]. Należy również wziąć pod uwagę fakt , iż znanych jest wiele przyczyn wywołujących zmiany guzowate podobne do nerwiakowłókniaków . Obejmują one urazowe uszkodzenia tkanek miękkich, zapalenia stawów, choroby ścięgien (np. tendinoza, zapalenie pochewki ścięgna, zerwanie ścięgna), nienowotworowe zmiany tkanek miękkich (np. ganglion, zapalenie kaletki, ziarniniak) , oraz rzadziej nowotwory i ich przerzuty do tkanek miękkich [8]. Ogniskowe zmiany tkanek miękkich są często przyczyną bólu i wyczuwalnej masy guza [9]. W przypadkach tych, zwłaszcza w początkowym okresie, trafna diagnostyka jest kluczowa, aby ustalić rozpoznanie i strategię leczenia. Dlatego w konfrontacji z ogniskową zmianą guzowatą logicznym wydaje się przestrzeganie ustalonego algorytmu postępowania. Najpierw powinno się zapewnić dokładny opis zmiany w korelacji z wiekiem pacjenta, lokalizacją, rodzajem zajętej tkanki, stanem sąsiadującego otoczenia. W tym celu, oprócz szczegółowego badania klinicznego należy wykonać USG zajętego obszaru, a jeżeli podejrzewamy zmianę kostną to bad. rtg w dwóch projekcjach z sąsiadującymi stawami. Zaawansowanie zmian kostnych, wymusza pogłębienie diagnostyki poprzez badanie TK. Natomiast zmiana ograniczona tylko do tkanek miękkich w USG wymagać będzie diagnostyki MRI, co dokładniej zobrazuje infiltrację przez nią sąsiedztwa. Jeżeli badania obrazowe wykażą wysokie prawdopodobieństwo choroby rozrostowej, istotnym elementem diagnostycznym jest uzyskanie materiału do badania patomorfologicznego, pobranego w trakcie biopsji otwartej lub oligobiopsji i ustalenie rozpoznania histologicznego [10]. W przypadku potwierdzenia procesu nowotworowego konieczne zawsze jest wykonanie badania RTG/TK klatki piersiowej, USG/TK jamy brzusznej, a nawet PET celem wykluczenia przerzutów [11]. Drugi etap wdrożonego algorytmu nakazuje zaplanować leczenie w oparciu o odpowiedzi na następujące pytania: - Czy zmiana może być normalnym wariantem, czyli „zostaw mnie w spokoju, nie dotykaj”, uszkodzenie łagodnego typu, nie wymagające dalszego obrazowania i zaopatrzenia, a tylko obserwacji? [12] - Czy zmiana ma cechy sugerujące agresywną naturę, a wtedy jak daleko zaawansowane powinno być leczenie? [13]. Niejednorodność obrazu klinicznego niezidentyfikowanych ogniskowych zmian guzowatych w okolicy śródręcza, różnorodność dostępnych metod diagnozowania nie ułatwiają zadania, zarówno na etapie stawiania wstępnego rozpoznania, jak i podczas komunikacji między członkami zespołu interdyscyplinarnego, który niejednokrotnie powinien zająć się leczeniem. Dlatego też wydaje się ważną być współpraca na linii ortopeda-onkolog-patomorfolog. Dwa przypadki izolowanej nerwiakowłókniakowatej zmiany dłoniowej części ręki opisane zostały poniżej ze względu na ich unikalność. Drugi z opisanych przypadków wskazał na dodatkową możliwość pozabiegowego doleczania pacjenta pod postacią inejkcji proloterapeutycznych poprawiających wydolność leczonej kończyny.
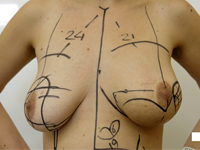
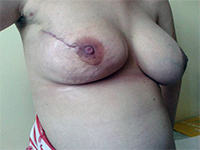
Mastektomia i jednoczasowa rekonstrukcja piersi u chorej na mięsaka gruczołu po przebytym skojarzonym leczeniu oszczędzającym z powodu raka
Mastectomy and immediate reconstruction at woman with breast sarcoma following breast connserving treatment due to cancer
GinekologiaMięsaki piersi występują rzadko, stanowiąc 1% złośliwych nowotworów gruczołu i mniej niż 5% wszystkich nowotworów mezenchymalnych.1 Niska zapadalność utrudnia przeprowadzenie badań klinicznych z randomizacją, a dostępne dane obejmują opisy retrospektywnych serii i pojedynczych przypadków. Liczba znanych czynników, zwiększających ryzyko zachorowania jest niewielka. Predyspozycja genetyczna w postaci zespołu Li-Fraumeni (mutacji genu TP53) zwiększa ryzyko pojawienia się pierwotnych mięsaków także w lokalizacji piersiowej.2 Przewlekły obrzęk chłonny pojawiający się u części pacjentek po limfadenektomii pachowej i napromienianiu pachy predysponuje do wystąpienia chłoniakomięsaka (lymphangiosarcoma) w obrębie zmienionego ramienia (zespół Stewarta i Trevesa).3 Mięsaki wtórne pojawiają się sporadycznie w piersiach uprzednio napromienianych po zabiegach oszczędzających (BCT – ang. breast conserving treatment), wykonywanych z powodu raka gruczołu piersiowego, najczęściej występującego nowotworu złośliwego u kobiet, oraz po radioterapii prowadzonej z powodu ziarnicy złośliwej.4 Skumulowane ryzyko wystąpienia mięsaka indukowanego radioterapią (RIS – ang. radiotherapy induced sarcoma) wynosi 3,2 na 1000 w ciągu 15 lat w porównaniu do 2,3 na 1000 dla pierwotnego mięsaka w populacji bez radioterapii.5 W porównaniu do kobiet, które nie były napromieniane, u chorych leczonych radioterapią z powodu raka piersi ryzyko zachorowania na naczyniakomięsaka indukowanego radioterapią (ang. radiotherapy induced angiosarcoma, RIA) jest pięciokrotnie wyższe 6 , generalnie jednak możliwość wystąpienia mięsaka po przebytej radioterapii jest niska i według danych z literatury wynosi ona 0,03 - 0,2% w ponad 10-letniej obserwacji.7,8 Należy wyraźnie podkreślić korzyści odnoszone przez kobiety chore na raka piersi dzięki napromienianiu, będącego obligatoryjną częścią leczenia oszczędzającego pierś.9 Nie wykazano korelacji występowania RIS ze stosowaniem chemioterapii.10 Do rozpoznania mięsaka wyindukowanego radioterapią można zastosować kryteria zaproponowane przez Cahana w 1948 r.11 w interpretacji Kirovej15 (Cahan opisał wówczas kilkanaście przypadków mięsaków kości u pacjentów napromienianych zgodnie z ówczesnymi standardami leczenia z powodu łagodnych zmian i gruźlicy kości, pierwszym punktem w oryginalnym opisie był nienowotworowy charakter leczonej radioterapią zmiany)11: 1. leczenie w przeszłości napromienianiem 2. bezobjawowy okres utajenia między dwoma nowotworami trwający kilka lat 3. wystąpienie mięsaka we wcześniej napromienianym obszarze, 4. histopatologiczne potwierdzenie mięsaka jako drugiego nowotworu.10,11,15 Jakkolwiek Cahan określił okres utajenia jako “relatywnie długi“, wynoszący w jego pracy ponad 5 lat, w piśmiennictwie opisano przypadek, który pojawił się przed upływem roku, również określony jako RIS (RIA).12 Do typów histopatologicznych rozpoznawanych wśród wtórnych mięsaków należą: angiosarcoma, hemangiosarcoma, leiomyosarcoma, malignant fibrous histiocytoma, liposarcoma, fibrosarcoma. Opisywano także chondrosarcoma i osteosarcoma. RIS rozwijają się najczęściej w ścianie klatki, rzadziej w miąższu napromienianej piersi.10 Metodą z wyboru w przypadku chorych na mięsaki piersi jest wycięcie guza z marginesem zdrowych tkanek. O ile w przypadku pierwotnych mięsaków leczenie uzupełniające po zabiegu oszczędzającym polega często na napromienianu okolicy operowanej, w przypadku leczenia chorych na mięsaka występującego w polu uprzednio napromienianym powtórna radioterapia tego samego obszaru nie jest zalecana. Optymalnym rodzajem zabiegu jest w takim wypadku mastektomia.
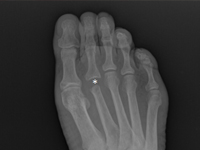
Przykład postępowania w przypadku guza II kości śródstopia pierwotnie podejrzewanego jako przerzut raka pęcherzykowatego tarczycy 40 i 20 lat po całkowitej tyroidektomii
Example of management of metatarsal bone II tumor originally suspected of having metastatic thyroid follicular cancer 40 and 20 years after total thyroidectomy
GinekologiaZnanych jest wiele przyczyn wywołujących dyskomfort i zmiany guzowate w okolicy śródstopia i przodostopia. Obejmują one urazowe uszkodzenia tkanek miękkich i kości (np. rozerwanie płytki podeszwowej, zapalenie trzeszczek palucha, zapalenia stawów, złamania zmęczeniowe, złamanie Freiberga), choroby ścięgien (np. tendinoza, zapalenie pochewki ścięgna, zerwanie ścięgna), nienowotworowe zmiany tkanek miękkich (np. ganglion, zapalenie kaletki, ziarniniak, nerwiak Mortona), oraz rzadziej nowotwory i ich przerzuty do tkanek miękkich i kości [1]. Ogniskowe zmiany kości są często przypadkowym wynikiem obrazowania. Alternatywnie mogą być przyczyną bólu, wyczuwalnej masy lub złamania patologicznego [2].Najczęściej chorzy wiążą te objawy z urazem. W rzeczywistości uraz jedynie zwraca uwagę na chore miejsce, ale nie powoduje powstania guza. [5] We wszystkich tych przypadkach, zwłaszcza w początkowym okresie, trafne rozpoznanie jest kluczowe, aby ustalić dalszą diagnostykę różnicową i strategię leczenia, dlatego w konfrontacji z ogniskową zmianą kostną należy przestrzegać logicznego algorytmu postępowania. Najpierw powinno się zapewnić opis zmiany w korelacji z wiekiem pacjenta, lokalizacją, rodzajem kości, zajęciem korówki, reakcjami okostnej, stanem sąsiadującej tkanki miękkiej. W tym celu należy wykonać rtg zajętego obszaru w dwóch projekcjach z sąsiadującymi stawami. Pogłębienie diagnostyki uzyskujemy poprzez badanie TK, oceniające zaawansowanie zmian kostnych i MRI, infiltrację sąsiadujących tkanek miękkich . Jeżeli badania obrazowe wykażą większe zaawansowanie choroby, istotnym elementem diagnostycznym jest uzyskanie materiału do badania patomorfologicznego, pobranego w trakcie biopsji otwartej lub oligobiopsji i ustalenie rozpoznania histologicznego [11]. W przypadku potwierdzenia procesu nowotworowego konieczne zawsze jest wykonanie badania RTG/TK klatki piersiowej, USG/TK jamy brzusznej, a nawet PET celem wykluczenia przerzutów [5]. Drugi etap wdrożonego algorytmu nakazuje zaplanować leczenie w oparciu o odpowiedzi na następujące pytania: - Czy zmiana może być normalnym wariantem, czyli „zostaw mnie w spokoju, nie dotykaj”, uszkodzenie łagodnego typu, nie wymagające dalszego obrazowania i zaopatrzenia, a tylko obserwacji? [3] - Czy zmiana ma cechy sugerujące agresywną naturę, a wtedy czy konieczne jest dalsze obrazowanie, którą technikę najlepiej zastosować, czy wymagana jest biopsja zmiany i zaawansowane leczenie? [4]. Niejednorodność obrazu klinicznego niezidentyfikowanych ogniskowych zmian guzowatych w okolicy śródstopia i przodostopia, różnorodność dostępnych metod diagnozowania nie ułatwiają zadania, zarówno na etapie stawiania wstępnego rozpoznania, jak i podczas komunikacji między członkami zespołu interdyscyplinarnego, który niejednokrotnie powinien zająć się leczeniem. Celem tego artykułu jest przedstawienie podobnej sytuacji na przykładzie przypadku guza nasady dalszej II kości śródstopia, podejrzewanego o późny, odległy przerzut raka tarczycy, nigdy nie potwierdzony w dalszych badaniach oraz sugestii dotyczących postępowania diagnostyczno-terapeutycznego. Rak pęcherzykowy tarczycy (FTC - Follicular Thyroid Carcinoma) stanowi 10-20% wszystkich nowotworów tarczycy. Jest to drugi co do częstości spotykany rak tarczycy [6], a przerzuty do kości śródstopia i palców są wyjątkowo rzadkie.
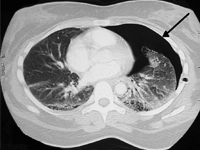
Nawracająca odma opłucnowa w przebiegu mukowiscydozy – trudności terapeutyczne. Opis przypadku.
Recurrent pneumothorax in course of cystic fibrosis – treatment challanges. Case report.
GinekologiaMukowiscydoza (cystic fibrosis) to najczęściej występująca choroba genetyczna o dziedziczeniu autosomalnym recesywnym wśród populacji kaukaskiej. Częstość występowania różni się w zależności od kraju. W Polsce wynosi około 1/2300 żywych urodzeń. W jej przebiegu, w wyniku mutacji na obu kopiach genu CFTR (ang. cystic fibrosis transmembrane conductance regulator), kodującego kanał chlorkowy, dochodzi do zaburzenia transportu jonów we wszystkich gruczołach zewnątrzwydzielniczych, co prowadzi do dysfunkcji kluczowych dla przeżycia narządów, takich jak trzustka, wątroba, płuca i jelita [1].Powikłania ze strony układu oddechowego są pierwszą przyczyną przedwczesnego zgonu chorych na mukowiscydozę. Do objawów płucnych CF zalicza się między innymi: krwioplucie, odmę opłucnową, przewlekłe zapalenie zatok i dróg oddechowych, rozstrzenie oskrzeli, niewydolność oddechowa. Odma opłucnowa to obecność powietrza w jamie opłucnowej. Czynniki ryzyka są związane z przewlekłym zakażeniem Burkholderia cepacia i Pseudomonas aeruginosa oraz współistnieniem innych powikłań jak krwioplucie czy niewydolność trzustki [4]. Znaczne zaawansowanie choroby (FEV1 30%) [2] również sprzyja wystąpieniu tego powikłania. Biorąc pod uwagę kryterium czasu możemy wyodrębnić pierwszy przypadek odmy, lub odmę nawracającą, gdy przeciek powietrza pojawi się ponownie w przeciągu 7 lub więcej dni od poprzedniego epizodu. Jeżeli przeciek powietrza utrzymuje się przez 5 lub więcej dni możemy rozpoznać odmę utrzymującą się (Shidlow 1993). Terapię można podzielić na interwencje medyczne (tlenoterapia i obserwacja) lub chirurgiczne. Ta druga grupa, obejmująca drenaż, pleurodezę i pleurektomię w zależności od przebiegu leczenia, jest uważana za skuteczniejszą opcję terapeutyczną dla pacjentów z odmą bez istotnych towarzyszących chorób płuc. Jednak u osób dotkniętych CF może komplikować procedurę przeszczepu płuc w przyszłości. Nie ma dostępnych badań klinicznych, które porównywałyby w wiarygodny sposób skuteczność oraz ryzyko powikłań w obu typach interwencji u chorych na mukowiscydozę [3-4]. Dodatkowym utrudnieniem jest fakt, że u 50-90% z tych pacjentów odma nawraca, a u niemal połowy z nich pojawia się też po przeciwnej stronie klatki piersiowej. Odma pogarsza w znaczącym stopniu funkcjonowanie płuca, a chory odczuwa duszność i znaczący ból. W przypadku oporności na leczenie stanowi niezależne wskazanie do przeszczepu płuc.[5]Poniżej przedstawiamy przypadek 16-letniej pacjentki z nawracającą jednostronną odmą opłucnową, w którym ze względu na stopień zaawansowania choroby, diagnostyka i podjęte działania terapeutyczne obarczone były licznymi problemami.
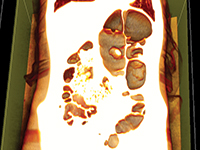
Skręt esicy u nastoletniego pacjenta
Sigmoid volvulus in an adolescent male patient
GinekologiaSigmoid volvulus (SV) to stan, w którym okrężnica esowata skręca się wokół krezki. Zaburzenie to jest rzadkie u niemowląt i dzieci[1]. Zwykle występuje u dorosłych, po 40 roku życia, częściej u mężczyzn[2]. SV prowadzi do niedrożności niedrożności jelit, która często jest ostra u dzieci, podczas gdy u dorosłych może być podostra lub postępująca. W wyniku niedrożności jelit najczęstszymi objawami są objawy obejmują ból brzucha, wzdęcia, wymioty, a w przypadkach przewlekłych - zaparcia, zaparcia. W Europie, Australii i Stanach Zjednoczonych Częstość występowania SV jest bardzo niska. Niemniej jednak SV pozostaje główną przyczyną ostrej niedrożności okrężnicy w krajach rozwijających się[3]. Rozpoznanie opiera się na wynikach badań klinicznych klinicznych i radiologicznych i jest trudniejsza do ustalenia u dzieci w porównaniu z dorosłymi[4], a prawidłową diagnozę można łatwo przeoczyć lub opóźnić[4]. opóźniona[4]. Przedstawiamy opis przypadku z wyjątkowej jakości obrazami CT i rekonstrukcjami 3D.
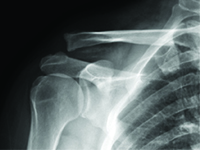
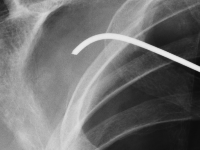
Migracja złamanego drutu Kirchnera po zespoleniu zwichniętego stawu barkowo-obojczykowego – opis przypadku.
Migration of a Kirschner wire used in fixation of acromioclavicular joint dislocation – case report.
GinekologiaZwichnięcie stawu barkowo-obojczykowego odnosi się do całkowitej lub częściowej niewspółosiowości powierzchni stawowych sąsiadujących ze sobą łopatki i obojczyka [1]. Jest to uraz, który często występuje w sportach kontaktowych, takich jak piłka nożna, judo, rugby i wiele innych. Jest to również stosunkowo częsty uraz w codziennych czynnościach, w wyniku upadku podczas spaceru lub upadku z krzesła z uderzeniem w obręcz barkową [2], [3].<br />W zależności od stopnia urazu, zalecane podejścia różnią się od leczenia zachowawczego (stopień I i II) do leczenia chirurgicznego (powyżej stopnia III).<br />Zalecenia dotyczące leczenia zachowawczego to: chłodzenie, leki przeciwbólowe i uniesienie kończyny. Leczenie chirurgiczne polega na chirurgicznej stabilizacji zwichnięcia. Istnieje wiele technik i metod unieruchomienia urazu, w tym: druty Kirschnera, przy użyciu TightRope, podwójny Endobutton, MINAR, Copeland i Kessel, Waver i Dunn czy dedykowane płytki [3], [4].<br />.
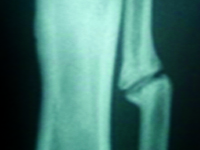
Staw rzekomy w wyniku złamania trzonów kości podudzia u dziecka – opis przypadku
Pseudoarthrosis after tibia and fibula shaft fracture in a child – case report
GinekologiaThis is a rare case in which the FTC metastases to the metatarsal bone that were initially diagnosed were not confirmed in further diagnostics. Therefore, only tumor resection was performed. The postoperative diagnosis was focused on multiple, thorough hist.-pat. examinations samples obtained during surgery, which ruled out unfavorable recognition. Thanks to this, amputation of the foot was avoided.
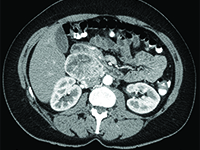
Przyzwojak u 41-letniej kobiety - rzadki nowotwór przestrzeni zaotrzewnowej
Paraganglioma in a 41-years old woman: a rare neoplasm of the retroperitoneal space
Ginekologia<p>Przyzwojak(łac. paraganglioma) to rzadko występujący, najczęściej niezłośliwy guz neuroendokrynny wywodzący się z ciałek przyzwojowych układu przywspółczulnego i współczulnego. W Krajowym Rejestrze Nowotworów z 2013 nie odnaleziono żadnych danych na temat występowania tego nowotworu w Polsce [1]. Budowa histopatologiczna i objawy guza przypominają często guza chromochłonnego rdzenia nadnerczy (pheochromocytoma). Można powiedzieć, iż pheochromocytoma jest szczególnym typem przyzwojaka. Przyzwojaki wywodzące się z ciałek przyzwojowych układu przywspółczulnego umiejscowione są przeważnie w pobliżu dużych naczyń głowy i szyi (rozwidlenie tętnicy szyjnej wspólnej-najczęstsza lokalizacja) [2], natomiast przyzwojaki z ciałek przyzwojowych układu współczulnego występują wzdłuż pnia współczulnego położonego w sąsiedztwie kręgosłupa, aorty brzusznej i żyły czczej dolnej [parzysty kłębek aortalny (narząd Zuckerkandla) leżący po obu stronach aorty, tuż nad jej rozwidleniem-najczęstsza lokalizacja].</p><p>Przyzwojaki są nowotworami wieku starszego, ze szczytem zachorowalności w 5 i 6 dekadzie życia. W około 10% przypadków występują rodzinnie, wchodząc w skład takich zespołów uwarunkowanych genetycznie jak [3]:</p><p>- zespół von Hippel-Lindaua</p><p>- zespół mnogiej gruczolakowatości wewnątrzwydzielniczej typu 2A i 2B</p><p>- zespół Carneya</p><p>Rozpoznanie przyzwojaka nie jest proste, gdyż guzy te występują rzadko. W przypadkach gdy guz jest hormonalnie czynny występują objawy związane z wysokim poziomem katecholamin we krwi (przyspieszenie akcji serca, wzrost ciśnienia tętniczego krwi, uderzenia gorąca, bóle głowy). Gdy brak jest hormonalnej czynności guza objawy mogą wynikać z rozrastania się guza w konkretnym umiejscowieniu (tępe bóle okolicy lędźwiowej). Najczęściej jednak przyzwojak rozpoznawany jest przypadkowo w usg szyi lub jamy brzusznej i miednicy mniejszej wykonanym z innych przyczyn lub jako coroczna profilaktyka (rozpoznanie guza potwierdzone następnie zostaje w TK).</p><p>Biopsja cienkoigłowa guza nie powinna być raczej wykonywana ze względu na bogate unaczynienie guza i związane z tym ryzyko krwawienia.</p><p>W związku z rzadkim występowaniem przyzwojaka nie istnieją ustalone algorytmy diagnostyczno-terapeutyczne.</p><p>Leczenie polega na chirurgicznym usunięciu guza. W przypadkach gdy usytuowanie guza nie pozwala na jego chirurgiczne usunięcie zastosowanie ma radioterapia.</p><p></p><p>Rokowanie na ogół jest bardzo dobre. W przypadku całkowitego usunięcia guza wyleczenie jest kompletne.</p>
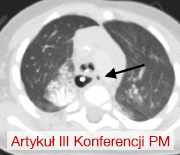
Ciało obce w klatce piersiowej
A foreign body in the chest
GinekologiaPacjenci z odmą opłucnową stanowią znaczący odsetek ogółu hospitalizacji na oddziałach chirurgii ogólnej. Odma opłucnowa przyjmuje postać samoistną, której przyczynę najczęściej znajdujemy w rozedmie płuc oraz pourazową, będącą skutkiem głównie stłuczenia ściany klatki piersiowej. Szczególnym rodzajem odmy opłucnowej jest jej jatrogenna odmiana, którą w zasadzie można zakwalifikować jako pourazową.
Rak piersi w ciąży – propozycja leczenia operacyjnego z jednoczasową rekonstrukcją gruczołu piersiowego
Breast cancer in pregnancy – a proposal of surgical treatment with immediate reconstruction of breast
GinekologiaRak piersi u kobiet w ciąży obejmuje przypadki, w których rak piersi wystąpił w czasie ciąży lub w ciągu 12 miesięcy po porodzie i pojawia się od 1 do 3 na 10 tysięcy ciąż, co stanowi 0,2 – 4% wszystkich nowotworów złośliwych gruczołu piersiowego [1]. Statystycznie najczęściej występuje w wieku 50–69 lat, natomiast poniżej 40. roku życia nie jest częstym schorzeniem. Jednak ostatnie obserwacje wskazują na zwiększenie liczby diagnozowanych przypadków nowotworu złośliwego gruczołu piersiowego przed menopauzą [2]. Trend zachorowalności w wieku przedmenopauzalnym (20–49 lat) ma charakter rosnący i od ostatnich trzech dekad zachorowalność w tej grupie wiekowej wzrosła prawie dwukrotnie [3]. Oznacza to wzrost liczby zachorowań ze względu na wyraźnie widoczną tendencję do zachodzenia w ciążę w późniejszym wieku reprodukcyjnym. Średnia wieku chorych na raka piersi w ciąży wynosi 33 lata [4]. Podwyższone ryzyko zachorowania dotyczy również kobiet, które są nosicielkami mutacji konstytutywnych genu BRCA1 oraz tych pacjentek,u których rak piersi występuje rodzinnie. Diagnostyka i leczenie chorych na nowotwory w okresie ciąży są utrudnione, co wynika z niecharakterystycznych objawów nakładających się na dolegliwości i symptomy związane z ciążą. W momencie potwierdzenia rozpoznania choroby nowotworowej decyzje dotyczące dalszego postępowania powinny mieć na celu zarówno optymalne leczenie matki, jak i zachowanie prawidłowego rozwoju płodu [5].
Lewostronna torakoskopia celem usunięcia uchyłka tchawicy i nawrotowej przetoki tchawiczo-przełykowej
Left thoracoscopic approach to remove tracheal diverticulum and recurrent tracheo-esophageal fistula
GinekologiaZarośnięcie przełyku jest rzadką wadą wrodzoną, która ciągle stanowi wyzwanie dla chirurga. Wśród typów zarośnięcia najczęściej występuje typ III charakteryzujący się obecnością przetoki przełykowo-tchawiczej od dolnego odcinka. Zabieg polega na zamknięciu przetoki, a następnie zespoleniu obu zarośniętych odcinków. W części przypadków dochodzi do rozwoju powikłań, wśród których najczęstsze są: zwężenie przełyku w miejscu zespolenia, nieszczelność w miejscu zespolenia, a także nawrót przetoki przełykowo-tchawiczej. Opis przypadku: Autorzy przedstawiają opis diagnostyki i leczenia dziewczynki operowanej z powodu zarośnięcia przełyku t. III, u której doszło do rozwoju dużego uchyłka tchawicy oraz nawrotu przetoki przełykowo-tchawiczej. Wybrano nietypowy dostęp operacyjny przez lewą jamę opłucnową z zastosowaniem techniki torakoskopowej.