Publikacje
Recenzowane artykuły przypadków klinicznych
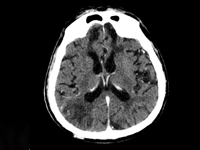
Gdy Twój pacjent śpi za dużo, czyli zaburzenia świadomości u pacjenta geriatrycznego – opis przypadku
When your patient sleeps too much, disturbance of consciousness in the case of a geriatric patient – case report
InternaNa świecie, w tym również w Polsce, obserwuje się systematyczny wzrost udziału w populacji ogólnej ludzi w wieku podeszłym. Starzenie się społeczeństwa oraz wiążący się z tym wzrost liczby pacjentów geriatrycznych stanowi obecnie kolejne z wyzwań, któremu sprostać musi medycyna XXI wieku. Pacjent geriatryczny według definicji Światowej Organizacji Zdrowia WHO (World Health Organization), to chory, który osiągnął przynajmniej 60 lat. Badanej osobie towarzyszy zazwyczaj znaczna ilość chorób, co jest typowe dla wieku starczego i współistnieje z ryzykiem nagłego pogorszenia stanu zdrowia lub zgonu [1]. Zgodnie z potrzebą, na całym świecie wdraża się szereg rozwiązań, prowadzących do udoskonalenia gałęzi medycyny jaką jest geriatria. Kompleksowa ocena geriatryczna (Comprehensive geriatrc assessment, CGA) to narzędzie, na które składa się zespół skal i testów, które pozwalają na holistyczną ocenę pacjentów ułatwiając wykrycie przyczyny pogorszenia się stanu zdrowia i wybór optymalnej terapii. Pełna ocena pacjenta w zależności od jego stanu klinicznego trwa od 30 do 60 minut [2]. Choroby współistniejące oraz leki przyjmowane przez pacjentów geriatrycznych niejednokrotnie wymagają znacznej modyfikacji ogólnie przyjętych standardów leczenia. Duża liczba stanów nagłych u pacjentów w wieku podeszłym przebiega z zaburzeniami świadomości. Trudności w prawidłowym postrzeganiu otaczającego świata, które napotykają pacjenci w znacznym stopniu komplikują możliwość dokładnego zebrania wywiadu lekarskiego, jak również przeprowadzenie badania fizykalnego i wdrożenie właściwych działań diagnostyczno-leczniczych.
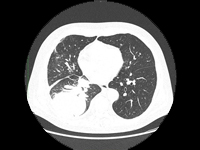
Możliwości leczenia systemowego u chorych na NDRP po przeszczepie narządów - opis przypadku i przegląd literatury
Possibilities of systemic treatment in patients with NSCLC after organ transplantation - case report and literature review
ChirurgiaWprowadzenie antybiotyków, masowe szczepienia mające na celu zapobieganie chorobom zakaźnym oraztransplantacje narządów można uznać za największe osiągnięciamedycyny XX wieku. Przeszczepy narządów litych ratują życie pacjentom dotkniętym niewydolnością narządową oraz poprawiają jakość ich życia. Długośćżycia pacjentów po przeszczepach uległa znacznej poprawie w ciągu dwóch ostatnich dekad. Skuteczne przeszczepienie zwiększa przeżywalność u chorych przewlekle dializowanych oraz u pacjentów z nieodwracalnymi chorobami wątroby, serca i płuc i schyłkową niewydolnością tych narządów. Odsetek wykonywanych transplantacji stale rośnie, ale wciąż jest niewystarczający [1]. Zgodnie z danymi zgłoszonymi do Global Observatory on Donation and Transplantation (GODT), w 2010 roku w 95 krajach świata wykonano 106 879 przeszczepień organów w tym:73 179 przeszczepów nerek (46% od żywych dawców), 21 602 przeszczepów wątroby (15% od żywych dawców), 5582 przeszczepów serca, 3927 przeszczepów płuc, 2362 przeszczepów trzustki i 227 przeszczepów jelita cienkiego. Aktywność ta wzrosła o 2,12% w stosunku do 2009 roku [2].Niestety szacuje się, że liczba wykonywanych przeszczepów jest niewystarczająca. Jednocześnie istnieją ogromne różnice geograficzne w zakresie liczby przeszczepieńprzypadających na milion mieszkańców: od 70 na milion mieszkańców w krajach rozwiniętych do 0-2,4 w krajach rozwijających się [3]. W związku z tym, że transplantacja przedłuża życie pacjentów, nowotwory stają się coraz większym zagrożeniem dla długotrwałego przeżycia, zwłaszcza u pacjentów po przeszczepieniu wątroby z powodu raka wątrobowokomórkowego (ang. hepatocellular carcinoma, HCC)[4].Ryzyko wystąpienia nowotworów u osób poddanych transplantacji jest wyższe niż w ogólnej populacji. Wynika to z trzech przyczyn. Leczenie immunosupresyjne towarzyszące przeszczepianiu narządów powoduje spadek odporności, który może sprzyjać zakażeniu wirusami onkogennymi jak np. HPV (ang. humanpapillomavirus) czy HHV-8 (ang. humanherpesvirustype 8) oraz może umożliwić ucieczkę powstających komórek nowotworowych spod osłabionego nadzoru immunologicznego. Ponadto leki immunosupresyjne działają cytotoksycznie, co może indukować powstanie mutacji i przekształcanie prawidłowych komórek w komórki nowotworowe. Dlatego też u chorych poddanych przeszczepianiu narządów najczęściej rozwijają się nowotwory hematoonkologiczne, nowotwory związane z infekcją potencjalnie onkogennymi wirusami: mięsak Kaposiego (infekcja ludzkimi wirusami herpes), rak szyjki macicy i płaskonabłonkowe raki regionu głowy i szyi (infekcja wirusem brodawczaka ludzkiego), rak wątroby (infekcja wirusami zapalenia wątroby typu B i C) oraz nowotwory skóry. Rak płuca, nowotwory przewodu pokarmowego lub układu moczowego występują nie częściej niż u 1% osób poddawanych transplantacji. Możliwość zastosowania leczenia systemowego nowotworów u chorych po przeszczepie narządów musi zostać jeszcze zbadana. Największe kontrowersje budzi stosowanie immunoterapii u chorych na nowotwory poddanych wcześniej przeszczepom narządów i leczeniu immunosupresyjnemu. Współczesne metody immunoterapii chorób nowotworowych ukierunkowane na immunologiczne punkty kontroli mają za zadanie wzmocnić odpowiedź immunologiczną, a tym samym mogą zwiększyć ryzyko odrzucenia przeszczepu. Rak płuca jest jedną z głównych przyczyn zgonów z powodu nowotworów złośliwych na całym świecie. Istnieją dwa główne typy raka płuca: niedrobnokomórkowy rak płuca (NDRP) i drobnokomórkowy rak płuca (DRP). NDRP występuje znacznie częściej, stanowiąc 80-85% przypadków raka płuca. W leczeniu raka płuca zastosowanie znalazły zabiegi torakochirurgiczne, chemioterapia oraz radioterapia [5]. W związku z niezadawalającymi wynikami leczenia zaczęto poszukiwać nowych sposobów terapii. Przełomem okazało się zastosowanie immunoterapii oraz terapii ukierunkowanych molekularnie. Metody te z powodzeniem są stosowane u wybranych chorych na miejscowo zaawansowanego i przerzutowego NDRP. Terapie te doprowadziły do wydłużenia czasu wolnego od progresji choroby oraz całkowitego czasu przeżycia pacjentów, co pozwoliło zakwalifikować raka płuca do choróbprzewlekłych [6].
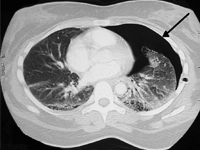
Nawracająca odma opłucnowa w przebiegu mukowiscydozy – trudności terapeutyczne. Opis przypadku.
Recurrent pneumothorax in course of cystic fibrosis – treatment challanges. Case report.
GinekologiaMukowiscydoza (cystic fibrosis) to najczęściej występująca choroba genetyczna o dziedziczeniu autosomalnym recesywnym wśród populacji kaukaskiej. Częstość występowania różni się w zależności od kraju. W Polsce wynosi około 1/2300 żywych urodzeń. W jej przebiegu, w wyniku mutacji na obu kopiach genu CFTR (ang. cystic fibrosis transmembrane conductance regulator), kodującego kanał chlorkowy, dochodzi do zaburzenia transportu jonów we wszystkich gruczołach zewnątrzwydzielniczych, co prowadzi do dysfunkcji kluczowych dla przeżycia narządów, takich jak trzustka, wątroba, płuca i jelita [1].Powikłania ze strony układu oddechowego są pierwszą przyczyną przedwczesnego zgonu chorych na mukowiscydozę. Do objawów płucnych CF zalicza się między innymi: krwioplucie, odmę opłucnową, przewlekłe zapalenie zatok i dróg oddechowych, rozstrzenie oskrzeli, niewydolność oddechowa. Odma opłucnowa to obecność powietrza w jamie opłucnowej. Czynniki ryzyka są związane z przewlekłym zakażeniem Burkholderia cepacia i Pseudomonas aeruginosa oraz współistnieniem innych powikłań jak krwioplucie czy niewydolność trzustki [4]. Znaczne zaawansowanie choroby (FEV1 30%) [2] również sprzyja wystąpieniu tego powikłania. Biorąc pod uwagę kryterium czasu możemy wyodrębnić pierwszy przypadek odmy, lub odmę nawracającą, gdy przeciek powietrza pojawi się ponownie w przeciągu 7 lub więcej dni od poprzedniego epizodu. Jeżeli przeciek powietrza utrzymuje się przez 5 lub więcej dni możemy rozpoznać odmę utrzymującą się (Shidlow 1993). Terapię można podzielić na interwencje medyczne (tlenoterapia i obserwacja) lub chirurgiczne. Ta druga grupa, obejmująca drenaż, pleurodezę i pleurektomię w zależności od przebiegu leczenia, jest uważana za skuteczniejszą opcję terapeutyczną dla pacjentów z odmą bez istotnych towarzyszących chorób płuc. Jednak u osób dotkniętych CF może komplikować procedurę przeszczepu płuc w przyszłości. Nie ma dostępnych badań klinicznych, które porównywałyby w wiarygodny sposób skuteczność oraz ryzyko powikłań w obu typach interwencji u chorych na mukowiscydozę [3-4]. Dodatkowym utrudnieniem jest fakt, że u 50-90% z tych pacjentów odma nawraca, a u niemal połowy z nich pojawia się też po przeciwnej stronie klatki piersiowej. Odma pogarsza w znaczącym stopniu funkcjonowanie płuca, a chory odczuwa duszność i znaczący ból. W przypadku oporności na leczenie stanowi niezależne wskazanie do przeszczepu płuc.[5]Poniżej przedstawiamy przypadek 16-letniej pacjentki z nawracającą jednostronną odmą opłucnową, w którym ze względu na stopień zaawansowania choroby, diagnostyka i podjęte działania terapeutyczne obarczone były licznymi problemami.
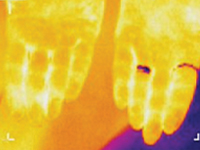
Termosemiotyka przewlekłego zapalenia migdałków
Thermosemiotics of chronic tonsillitis
InternaBadania Cel - opracowanie termosemiotyki przewlekłego zapalenia migdałków poprzez określenie specyfiki fal podczerwonych w podżuchwowych oraz na na dłoniach, kolanach i na środku sklepienia stopy u zdrowych osób oraz porównanie uzyskanych wyników z odpowiednimi wskaźnikami pacjentów z przewlekłym zapaleniem migdałków. z przewlekłym zapaleniem migdałków. Najczęstsze Najczęstszymi patogenami w zakaźnym zapaleniu migdałków są Streptococcus spp. rzadko rozwija się na tle ostrej choroby układu choroby układu oddechowego, ale zwykle objawia się jako odrębna choroba. Tłumienie lokalnej odpowiedzi immunologicznej odpowiedź na zimno, niedożywienie, wyczerpanie fizyczne, zablokowanie dróg nosowych przez tkankę gruczołową, przewlekłe zapalenie zatok, odchylenie przegrody nosowej, przewlekły nieżyt nosa są korzystnymi warunkami dla powstawania zapalenia migdałków [1-3]. migdałków [1-3]. W praktyce klinicznej W praktyce klinicznej często konieczne jest odróżnienie ostrego zapalenia migdałków od przewlekłego, ponieważ są to zasadniczo różne choroby. Nawracające ostre zapalenie migdałków, które jest często niedostatecznie leczone, jest często postrzegane jako czynnik poprzedzający rozwój przewlekłego zapalenia migdałków. czynnikiem poprzedzającym rozwój przewlekłego zapalenia migdałków. Pęcherzykowa postać zapalenia migdałków jest jest uważana za najbardziej niekorzystną, ponieważ prowadzi do powstawania blizn w tkance limfatycznej co zmniejsza jej właściwości ochronne. Kamienie migdałkowe są składające się ze złuszczonego nabłonka, drobnoustrojów, wysięku zapalnego. Są trudne do ewakuacji i powodują rozszerzenie luki, tworząc torbiele retencyjne [4, 5]. torbiele retencyjne [4, 5]. Zapalenie migdałków jest znane z powikłań, takich jak zapalenie mięśnia sercowego, choroby reumatyczne, zapalenie nerek. Zaostrzenie może wystąpić na tle przewlekłego procesu zapalnego. Dlatego szczególną uwagę należy należy zwrócić szczególną uwagę na historię zgłaszaną przez pacjenta, w szczególności częstotliwość i czas trwania zaostrzeń. Zaostrzeniu przewlekłego zapalenia migdałków towarzyszą objawy ogólnego zatrucia - gorączka, bóle stawów, zmniejszona tolerancja na wysiłek fizyczny, zmęczenie. wysiłek fizyczny, zmęczenie. Migdałki z reguły są powiększone, mają podśluzówkowe ropne pęcherzyki (jednak przy braku objawów ostrego zapalenia migdałków, może występować przekrwienie i naciek zapalny), ropne masy caseosus masy w bliznowatych lukach. Regionalne węzły chłonne są powiększone, gęste, czasami bolesne. Często obserwuje się zespół migdałkowo-sercowy z subiektywnymi subiektywne odczucia bólu w okolicy serca, zaburzenia rytmu serca, kołatanie serca. Mogą występować objawy naczynioruchowe - bladość lub przekrwienie skóry, kserodermia lub zwiększona potliwość, czynnościowe szmery serca, zapalenie mięśnia sercowego [4].Cel badań - opracowanie termosemiotyki przewlekłego zapalenia migdałków poprzez określenie specyfiki fal podczerwonych w okolicy podżuchwowej, na dłoniach, w projekcji na dłoniach, w rzucie rzepki i w środku sklepienia stopy zarówno u pacjentów z przewlekłym zapaleniem migdałków, jak i u zdrowych pacjentów z przewlekłym zapaleniem migdałków i osób zdrowych.
Czy zawsze udaje się ustalić etiologię ostrego zapalenia trzustki? Rzadki przypadek kliniczny OZT u chorej z erytromelalgią pierwotną
Can the etiology of acute pancreatitis always be identified? A rare case of acute pancreatitis in a patient with primary erythromelalgia
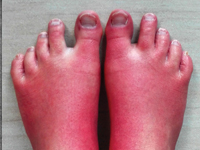
ChirurgiaOZT jest najczęstszą chorobą trzustki i jednocześnie dość częstą przyczyną hospitalizacji chorych zgłaszających się do szpitala z powodu bólów brzucha. Obserwuje się rosnącą w ostatnich latach zachorowalność w krajach wysoko rozwiniętych i śmiertelność w tej chorobie sięgającą 5%. [1, 2]. Dokładna diagnostyka powinny umożliwić określenie etiologii OZT w ponad 96% przypadków [3] to jednak nadal u wielu chorych nie jest to osiągane. Może zatem dojść do nawrotu choroby przy ponownym zadziałaniu nierozpoznanego wcześniej czynnika etiologicznego. Wielu autorów podnosi rolę leków, jako potencjalnego czynnika sprawczego OZT o niejasnej etiologii[4]. Nie ma ściśle określonego schematu skutecznego i jednocześnie bezpiecznego leczenia bólu w OZT. Dotychczas nie ustalono, w jakim stopniu leki stosowane dla uśmierzania bólu w tej chorobie mogą być jednocześnie czynnikiem sprawczym zapalenia trzustki[5, 6]. Erytromelalgia pierwotna (EM), jest rzadką, uwarunkowaną genetycznie chorobą objawiającą się bólem kończyn, ich wzmożonym uciepleniem i zaczerwieniem [7] [Zdjęcie 1 - Bolesny rumień kończyn dolnych jest najczęstszym objawem u chorych z Erytromelalgią Pierwotną]. Leczenie farmakologiczne tej choroby nie zawsze jest skuteczne. Zawodzą również różne metody fizykalne i inwazyjne, w tym neuroliza odcinka lędźwiowego pnia współczulnego [8]. Powoduje to, iż chorzy na EM często nadużywają leków przeciwbólowych, z których część jest również stosowana w objawowym leczeniu bólu w OZT. Przedstawiamy przypadek 25- letniej chorej z EM, u której objawy OZT wystąpiły 10 dni po nieskutecznej, farmakologicznej neurolizie odcinka lędźwiowego pnia współczulnego i poprzedzone były stosowaniem kilku leków przeciwbólowych, później również wykorzystywanych w trakcie leczenia zapalenia trzustki. Pomimo dokładnej diagnostyki nie udało się ustalić przyczyny OZT
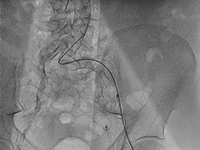
Pacjent z wielonaczyniową chorobą wieńcową i schyłkową niewydolnością nerek leczony wielokrotnymi przezskórnymi interwencjami wieńcowymi.
Patient with multivessel coronary artery disease and end-stage renal disease treated with multiple percutaneous coronary interventions.
ChirurgiaSchyłkowa niewydolność nerek (SNN) jest narastającym problemem w krajach rozwiniętych [1]. Chociaż cukrzyca pozostaje najczęstszą przyczyną dysfunkcji tych narządów [2], przewlekła nefropatia może być spowodowana także chorobami autoimmunologicznymi, szczególnie z grupy zapaleń naczyń. W Stanach Zjednoczonych liczba pacjentów ze SNN wymagająca dializoterapii sięga już blisko 500 000, a ponad 200 000 żyje z czynnym przeszczepem nerki [3]. Przewlekła choroba nerek (PChN) stanowi znaczący problem kardiologiczny, przyczyniając się do szybkiego rozwoju choroby wieńcowej, a zwłaszcza postaci wielonaczyniowej. Na cięższy przebieg choroby wieńcowej u pacjentów z PChN wpływ mają zaburzony metabolizm wapnia i tendencja do rozsianego wapnienia tętnic [4]. Pacjenci z PChN i wysokim stężeniem CRP są obciążeni szczególnie dużym ryzykiem incydentów sercowo-naczyniowych [5,6]. Obecnie nie istnieją wytyczne dotyczące leczenia zabiegowego choroby wieńcowej u pacjentów z PChN. Występuje u nich jednak większe ryzyko zgonu po rewaskularyzacji niż w populacji bez PChN [7]. Zdania na temat skuteczności zastosowania u tych pacjentów przezskórnej interwencji wieńcowej (PCI) i pomostowania aortalno-wieńcowego (CABG) są podzielone i brak jednoznacznych danych w tym zakresie. Nie ma też zaleceń sugerujących opracowanie długoterminowej strategii leczenia choroby wieńcowej u pacjentów ze SNN, choć opisano, że wymagają oni wielokrotnych powtórzeń PCI (w przypadku wyboru tej metody) [8].
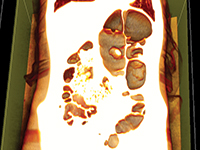
Skręt esicy u nastoletniego pacjenta
Sigmoid volvulus in an adolescent male patient
GinekologiaSigmoid volvulus (SV) to stan, w którym okrężnica esowata skręca się wokół krezki. Zaburzenie to jest rzadkie u niemowląt i dzieci[1]. Zwykle występuje u dorosłych, po 40 roku życia, częściej u mężczyzn[2]. SV prowadzi do niedrożności niedrożności jelit, która często jest ostra u dzieci, podczas gdy u dorosłych może być podostra lub postępująca. W wyniku niedrożności jelit najczęstszymi objawami są objawy obejmują ból brzucha, wzdęcia, wymioty, a w przypadkach przewlekłych - zaparcia, zaparcia. W Europie, Australii i Stanach Zjednoczonych Częstość występowania SV jest bardzo niska. Niemniej jednak SV pozostaje główną przyczyną ostrej niedrożności okrężnicy w krajach rozwijających się[3]. Rozpoznanie opiera się na wynikach badań klinicznych klinicznych i radiologicznych i jest trudniejsza do ustalenia u dzieci w porównaniu z dorosłymi[4], a prawidłową diagnozę można łatwo przeoczyć lub opóźnić[4]. opóźniona[4]. Przedstawiamy opis przypadku z wyjątkowej jakości obrazami CT i rekonstrukcjami 3D.
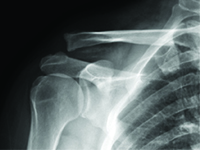
Migracja złamanego drutu Kirchnera po zespoleniu zwichniętego stawu barkowo-obojczykowego – opis przypadku.
Migration of a Kirschner wire used in fixation of acromioclavicular joint dislocation – case report.
GinekologiaZwichnięcie stawu barkowo-obojczykowego odnosi się do całkowitej lub częściowej niewspółosiowości powierzchni stawowych sąsiadujących ze sobą łopatki i obojczyka [1]. Jest to uraz, który często występuje w sportach kontaktowych, takich jak piłka nożna, judo, rugby i wiele innych. Jest to również stosunkowo częsty uraz w codziennych czynnościach, w wyniku upadku podczas spaceru lub upadku z krzesła z uderzeniem w obręcz barkową [2], [3].<br />W zależności od stopnia urazu, zalecane podejścia różnią się od leczenia zachowawczego (stopień I i II) do leczenia chirurgicznego (powyżej stopnia III).<br />Zalecenia dotyczące leczenia zachowawczego to: chłodzenie, leki przeciwbólowe i uniesienie kończyny. Leczenie chirurgiczne polega na chirurgicznej stabilizacji zwichnięcia. Istnieje wiele technik i metod unieruchomienia urazu, w tym: druty Kirschnera, przy użyciu TightRope, podwójny Endobutton, MINAR, Copeland i Kessel, Waver i Dunn czy dedykowane płytki [3], [4].<br />.
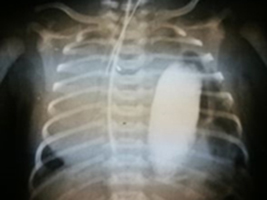
Nawrót przepukliny przeponowej u 21 letniego mężczyzny – opis przypadku.
Recurrence of diaphragmatic hernia in a 21-year-old man - case report.
ChirurgiaWrodzona przepuklina przeponowa (WPP) to rzadka wada, w której występuje patologiczny ubytek w przeponie. Skutkiem tego jest przemieszczenie narządów jamy brzusznej do klatki piersiowej przez otwór w przeponie powstały między 3 a 8 tygodniem embriogenezy, co może prowadzić do jedno- lub obustronnej hipoplazji płuc, nadciśnienia płucnego i niewydolności oddechowej, która bezpośrednio zagraża życiu noworodka [1,2]. Wada występuje z częstością 2,4-4,9 na 10 000 urodzeń [3]. Najczęściej występuje przepuklina tylno-boczna (Bochdaleka), głównie lewostronna – 84% przypadków, rzadziej przepuklina przymostkowa (Morgagniego) zwykle prawostronna – 14% przypadków, jeszcze rzadziej obustronna – ok 2% przypadków [4]. Zastosowanie prenatalnego badania USG pozwala obecnie na wczesne wykrycie opisywanej wady, dając możliwość szybkiego zastosowania odpowiedniego leczenia noworodka co znacząco pozwala ograniczyć śmiertelność do 40% przypadków [5]. <br /><br />Przedstawiamy przypadek pacjenta, operowanego w 4 dobie życia z powodu wrodzonej przepukliny przeponowej wykrytej tuż po urodzeniu. U pacjenta zdiagnozowano nawrót przepukliny w wieku 21 lat, mimo wcześniejszego odpowiedniego leczenia w okresie noworodkowym. Z powodu wieku chorego i nieswoistych objawów, prezentowany przypadek nawrotu przepukliny przeponowej stanowił trudność diagnostyczną.<br />

Wpływ diety wegetariańskiej na INR u pacjentki leczonej antykoagulantami
Effect of vegetarian diet on INR in patient treated with anticoagulants
Interna<p>Sól sodowa warfaryny (łac. Warfarinum natricum), występująca pod handlową nazwą Warfin, to skuteczny lek przeciwkrzepliwy stosowany w profilaktyce i leczeniu zakrzepicy. Znajduje powszechne zastosowanie po zabiegach kardiochirurgicznych, zwłaszcza po wszczepieniu sztucznej protezy zastawki serca. Zadaniem Warfinu jest niedopuszczenie do wykrzepiania krwi w elementach protez i zastawek oraz wspomaganie rozpuszczania powstałych skrzeplin.</p><p>Pacjenci muszą kontynuować leczenie antykoagulantami do końca życia. Pozostają także pod stałą opieką lekarską poradni kardiologicznej. Na ogół co 4-6 tygodni powinni monitorować czas protrombinowy (PT), czyli czas tworzenia się skrzepu krwi w celu sprawdzenia, jak działają czynniki krzepnięcia wchodzące w tzw. zespół protrombiny. Wynik prezentowany jest pod nazwą międzynarodowego współczynnika znormalizowanego INR (<i>ang. International</i><i>Normalized Ratio)</i> [1]. W celu utrzymania stałych wartości gęstości krwi, pacjenci powinni przestrzegać odpowiednio dobranej, dobrze zbilansowanej diety, dzięki czemu zapewnią organizmowi zalecaną codzienną dawkę witaminy K zawartą w pokarmach. Zbyt wysoka dawka witaminy K w stosunku do zapotrzebowania organizmu może w sposób istotny wpływać na wartość INR w badanej krwi i stwarzać trudności w doborze dawki antywitaminy K [2].</p><p></p><p>Istnieją trzy sklasyfikowane formy witaminy K: K1 i K2 – pochodzące z naturalnego źródła oraz K3 będąca syntetycznym związkiem chemicznym. Witamina K1 (filochinon) jest syntetyzowana wyłącznie w roślinach i przyjmowana z pokarmem, zaś K2 to grupa związków określanych mianem menachinonów (MK-n) [3]. Związki te syntetyzowane są przez bakterie jelitowe. Występują głównie w produktach pochodzenia zwierzęcego, także w produktach podlegających fermentacji (tabela 1).</p><p>Tabela 1.</p><p>Zalecenia FAO (<i>ang. Food and Agriculture Organization of the United Nations</i>) oraz WHO (ang. <i>World Health Organization), </i>dotyczące wystarczającego spożycia AI (<i>ang. Adequate</i><i>Intake</i>), wyrażone w μg filochinonu/os/d od 2008 roku nie uległy zmianie i wynoszą dla kobiet ≥ 19 lat 65 μg filochinonu/os/d natomiast dla mężczyzn ≥ 19 lat 55 μg filochinonu/os/d [5]. Obecnie przyjmuje się, że wskaźnik terapeutyczny INR w leczeniu przeciwzakrzepowym u pacjentów po operacjach wszczepienia sztucznych zastawek powinien mieścić się w przedziale 2,5 – 3,5 bez względu na płeć [6, 7]. Skuteczność kliniczna Warfinu zależy od stężenia witaminy K w osoczu, na który ma wpływ ilość spożywanej witaminy K przyjmowanej w pokarmach i pochodzącej z suplementacji. Amerykańska instytucja rządowa Agencja Żywności i Leków FDA (<i>ang.</i><i>Food and Drug</i><i>Administration)</i> podaje, że dzienna dawka witaminy K w ilości 400 μg i więcej może kompletnie niwelować efekty przeciwzakrzepowe przyjmowanego przez pacjenta Warfinu [8, 9].</p><p>Dobór odpowiednich składników pokarmowych, zawierających witaminę K oraz rozłożenie ich w posiłkach to duże wyzwanie dla dietetyka. Biorąc pod uwagę ogólny stan pacjenta oraz jego wiek, płeć, masę ciała, choroby współistniejące, inne leki i suplementy, które przyjmuje, a także swoiste zachowania behawioralne (dieta, ćwiczenia fizyczne), dietetyk może w sposób prawidłowy dostosować indywidualny plan żywieniowy dla konkretnego pacjenta. Im więcej informacji otrzyma dietetyk, tym dokładniejszy będzie wynik jego pracy. Zielone części warzyw i owoców charakteryzują się wysoką zawartością witaminy K1 (filochinonu), zatem ustalając plan żywieniowy dla pacjenta, należy przede wszystkim wziąć ten czynnik pod uwagę.</p><p></p><p>Witamina K bierze także udział w metabolizmie kości. Długotrwałe stosowanie Warfinu może zaburzać homeostazę gospodarki wapniowej w organizmie pacjenta, czego następstwem może być osteopenia, a w konsekwencji osteoporoza. Są to jednak następstwa odległe. Do ich występowania mogą się przyczynić dodatkowe czynniki, takie jak: wiek, płeć, aktywność fizyczna, uwarunkowania genetyczne [10].</p><p>Ważnym elementem jest absorpcja witaminy K w organizmie. Wchłanianie filochinonu wymaga współudziału żółci i soku trzustkowego. Jest to witamina rozpuszczalna w tłuszczach, więc dodanie ich do posiłku powoduje wyższą jej przyswajalność. Witamina K wchłaniana jest w jelicie cienkim a magazynowana jest w wątrobie. Istnieją różnice pomiędzy wchłanianiem witamin K1 i K2. Pierwsza z nich jest absorbowana zaledwie w 10-15% całkowitej ilości tej witaminy przyjętej z pokarmem, natomiast K2 wchłania się niemal całkowicie i ma długi czas biologicznego półtrwania [10]. W obrazie całościowym witamina K modyfikuje stabilność koagulacyjną, jednak nie należy wykluczać jej z diety pacjenta ponieważ jest niezbędna do prawidłowego funkcjonowania organizmu człowieka. Oprócz zaangażowania w proces krzepnięcia krwi, bierze udział w utrzymaniu właściwej homeostazy tkanki kostnej oraz w prawidłowym funkcjonowaniu układu nerwowego i pracy mózgu.</p><p></p><p>Można przypuszczać, że prawidłowo zbilansowany plan dietetyczny przyczyni się do utrzymania prawidłowego stężenia czynników krzepnięcia w konfrontacji z antykoagulantami oraz zminimalizuje wahania wskaźnika krzepliwości krwi.</p>
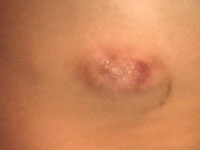
Maska skórna anaplastycznego chłoniaka wielkokomórkowego
Anaplastic large cell lymphoma hidden by skin lesion
InneChłoniaki nieziarnicze to grupa chorob spowodowanych transformacja nowotworowa komórek limfoidalnych. Chłoniak anaplastyczny z dużych komórek (<i>Anaplastic large cell lymphoma; </i><i>ALCL) </i>ALK+ (<i>anaplastic lymphoma kinase (ALK)-positive ALK+)</i> to nowotwór wywodzący się z limfocytów typu T. ALK jest to receptor kinazy tyrozynowej z dotychczas nie odkrytym ligandem tzw. "sierocym" (<i>orphan receptor</i>). Uruchomienie nieprawidłowego przekaźnictwa spowodowane jest translokacją obejmującą rejon 2p23. Przypuszcza się, że aktywacja ALK aktywuje szlaki STAT3, AKT/PI3K, RAS/ERK odpowiedzialne za proliferacje komórkową i cykl komórkowy. Wystepowanie ALCL ALK+ jest stosunkowo rzadkie. Wystepuje on u 3% doroslych chorych na chłoniaki nieziarnicze oraz u 10-15% dzieci chorych na chłoniaki. ALCL ALK+ to chłoniak agresywny. Głównie spotyka sie go u osób młodszych (mediana wieku 34 lata). Częściej spotyka sie go u mężczyzn niz u kobiet. Choroba głównie zajmuje węzły chłonne, lecz u 60% pacjentów występują także objawy pozawęzłowe. W klasyfikacji zaawansowania ALCL ALK+ stosuje się klasyfikacje z Ann Arbor. W ciągu 5 lat od leczenia 60% pacjentów pozostaje wolnych od nawrotu choroby. [1]
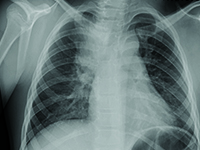
Wrodzona wada układu oddechowego wykryta u 9-letniej dziewczynki z zapaleniem płuc
9 years old girl with pneumonia and congenital defect of pulmonary truct
InneWady wrodzone to nieprawidłowości budowy narządów powstałe przed urodzeniem, które prowadzą do zaburzeń czynności tych organów. Szacuje się, że na powstawanie wad wrodzonych mają wpływ: czynniki toksyczno-środowiskowe (w 5-10%) i genetyczne (w 20-25%), ale w 70-80% nie udaje się ustalić żadnej przyczyny. Częstość występowania wszystkich wad wrodzonych u noworodków i niemowląt wynosi około 4%, poniżej 4% z nich (około 3,9%) dotyczy układu oddechowego. Prawie połowa dzieci z wadami wrodzonymi układu oddechowego umiera przed ukończeniem piątego roku życia. Do objawów wad układu oddechowego należą przewlekanie lub nawracanie infekcji dróg oddechowych, objawy niewydolności oddechowej, kaszel, krwioplucie. Niekiedy wada układu oddechowego jest bezobjawowa i wykrywana przypadkowo.